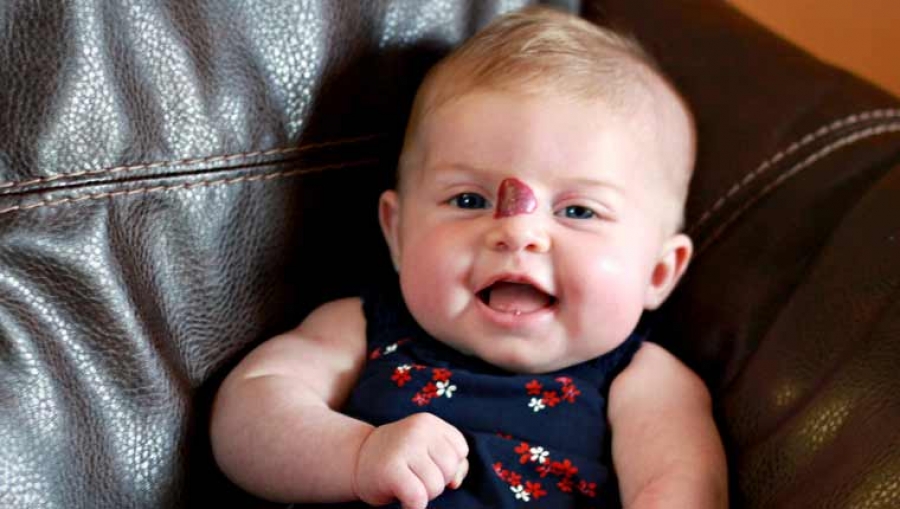
της παιδικής ηλικίας και παρατηρούνται σε ποσοστό μεταξύ 2,5 και 4,5% του συνόλου των βρεφών [1].Τα περισσότερα αιμαγγειώματα είναι συνήθως μικρά σε μέγεθος και υποστρέφουν αυτόματα με την πάροδο του χρόνου, χωρίς καμία ανάγκη για θεραπευτική παρέμβαση. Ωστόσο, μικρό ποσοστό των αιμαγγειωμάτων, που συχνά εξαρτάται από τη θέση τους, μπορεί να προκαλέσει δυνητικά σοβαρές επιπλοκές και απαιτεί θεραπεία.
Οι κύριοι παράγοντες αυξημένης επίπτωσης των ΒΑ είναι το φύλο, το χαμηλό βάρος γέννησης και η προωρότητα [2]. Τα κορίτσια εμφανίζουν ΒΑ 2,5 φορές πιο συχνά συγκριτικά με τα αγόρια, ενώ το χαμηλό βάρος γέννησης φαίνεται να είναι ο πιο σημαντικός παράγοντας κινδύνου εμφάνισης αιμαγγειώματος. Μελέτες έδειξαν ότι για κάθε 500 γρ. μείωσης του βάρους γέννησης τελειόμηνου νεογνού, ο κίνδυνος εμφάνισης ΒΑ αυξάνεται κατά 40%. Προοπτικές μελέτες έχουν επίσης δείξει ότι οι πολλαπλές κυήσεις, η αυξημένη ηλικία της μητέρας, η εξωσωματική γονιμοποίηση, η προεκλαμψία κύησης και οι ανωμαλίες του πλακούντα διπλασιάζουν την πιθανότητα σχηματισμού των ΒΑ [3].
Τα ΒΑ εμφανίζουν ένα χαρακτηριστικό πρότυπο μη γραμμικής αύξησης. Συνήθως εκδηλώνονται κατά την πρώτη ή δεύτερη εβδομάδα της ζωής, αλλά όχι αργότερα από τη 12η εβδομάδα ζωής. Παρατηρείται ταχύς ρυθμός αύξησης ιδιαίτερα τους πρώτους 4 μήνες της ζωής, κατόπιν η ταχύτητα ανάπτυξης μειώνεται και στην πλειοψηφία τους συνήθως σταματάει μεταξύ των 4 και 6 μηνών. Τα τμηματικά αιμαγγειώματα και τα εν τω βάθει μπορεί να παρουσιάζουν παρατεταμένη φάση αύξησης που σε ορισμένες περιπτώσεις ξεπερνάει τους 18 μήνες ζωής.
Τα ΒΑ συνήθως διαγιγνώσκονται κλινικά, λαμβάνοντας υπόψιν την ηλικία εμφάνισης, τα χαρακτηριστικά αύξησης, την πορεία τους και τη σύστασή τους (μαλακά και ευπίεστα). Ο κλινικός ιατρός θα πρέπει να είναι σε θέση να διαχωρίσει το αιμαγγείωμα από τις αγγειακές δυσπλασίες στηριζόμενος σε τρία βασικά κριτήρια: ηλικία εμφάνισης, εξέλιξη στον χρόνο, τάση υποστροφής. Για μεγάλα υποδόρια αιμαγγειώματα (εν τω βάθει ΒΑ), η διάγνωση συνεπικουρείται από απεικονιστικές μεθόδους (υπερηχοτομογράφημα και/ή μαγνητική τομογραφία). Τα βρέφη που παρουσιάζουν αυξημένο αριθμό δερματικών αιμαγγειωμάτων (>3) μπορεί να παρουσιάζουν και ηπατικά αιμαγγειώματα. Συστήνεται σε ασθενείς με διαγνωσμένα ενδοηπατικά αιμαγγειώματα να ελέγχονται για υποθυρεοειδισμό λόγω αυξημένης επίπτωσής του σε σχέση με το γενικό πληθυσμό. Ογδόντα πέντε έως 90% των ΒΑ υποστρέφουν αυτόματα μεταξύ του 2ου και του 6ου (μερικές φορές έως και του 10ου) έτους ζωής [4]. Ποσοστό 54% των αιμαγγειωμάτων δύνανται να αφήσουν υπολειμματικές βλάβες (τηλαγγειεκτασία, ινώδη ιστό, ατροφία). Μόνο 5 έως 10% του συνόλου των βρεφικών αιμαγγειωμάτων αναπτύσσει δυνητικές επιπλοκές που απαιτούν θεραπεία όπως είναι 1) η εξέλκωση που μπορεί να συνοδεύεται από έντονο πόνο ή αιμορραγία, 2) η διαταραχή ζωτικών λειτουργιών λόγω θέσης (π.χ. ΒΑ στα βλέφαρα, στην μύτη, στο χείλος) και 3) το μεγάλο μέγεθος που αλλοιώνει/παραμορφώνει την ανατομία συγκεκριμένης περιοχής (π.χ. πρόσωπο, μαζικός αδένας) [5,6,7].
Μετά την τυχαία ανακάλυψη της αποτελεσματικότητας της προπρανολόλης (μη εκλεκτικού β-blocker) στη μείωση του μεγέθους των ΒΑ το 2008, ιδιαίτερα όταν χορηγείται στο αρχικό στάδιο της αύξησης τους, καθιερώθηκε πλέον στη σημερινή εποχή ως το φάρμακο πρώτης εκλογής για τη θεραπεία των ΒΑ επί ενδείξεων [8]. Μέχρι σήμερα έχουν δημοσιευτεί περισσότερες από 500 εργασίες ασθενών που έλαβαν προπρανολόλη για τη θεραπεία ΒΑ. Όπως καταδεικνύεται σε αυτές τις τυχαιοποιημένες μελέτες μεγάλου αριθμού ασθενών, το ποσοστό ανταπόκρισης στη συστηματική χορήγηση της προπρανολόλης σε δόση 2-3 mg / kg / ημέρα μετά τη συμπλήρωση 6 μηνών θεραπείας είναι >90% [9]. Οι παρενέργειες από τη χρήση της είναι περιορισμένες, αναστρέψιμες και στην πλειονότητα των περιπτώσεων ήπιες όπως η μείωση της αρτηριακής πίεσης και των σφύξεων, η επιδείνωση της αναπνευστικής λειτουργίας σε περίπτωση βρογχίτιδας, η υπογλυκαιμία, η διαταραχή του ύπνου, η ευερεθιστότητα κ.ά. Η προπρανολόλη είναι μη εκλεκτικός β1 και β2 ανταγωνιστής, διασχίζει τον αιματοεγκεφαλικό φραγμό επειδή είναι λιπόφιλο μόριο και οι περισσότερες παρενέργειές της οφείλονται σε αυτά τα χαρακτηριστικά της [10].
Οι κλινικοί ιατροί που χορηγούν την προπρανολόλη για τη θεραπεία των ΒΑ θα πρέπει να έχουν εμπειρία στην χρήση αυτής της ουσίας και εξοικείωση με τις δυνητικές παρενέργειές της. Η θεραπεία πρέπει να ξεκινά μόνο σε περιβάλλον κατάλληλα εξοπλισμένο για την ασφαλή και άμεση διαχείριση κάθε ανεπιθύμητης ενέργειας, ιδιαίτερα αυτών από το καρδιαγγειακό σύστημα. Πριν την έναρξη χορήγησης του φαρμάκου, πρέπει να ελέγχονται ο καρδιακός ρυθμός, η αρτηριακή πίεση και η πνευμονική λειτουργία. Ενδείξεις ΗΚΓ είναι η χαμηλή αρτηριακή πίεση, η αρρυθμία, το οικογενειακό ιστορικό αρρυθμιών και ιστορικό κολλαγόνωσης στη μητέρα.
Έξι μήνες θεραπείας θεωρούνται ικανοποιητικό διάστημα για την αποτελεσματική αντιμετώπιση της πλειονότητας των ΒΑ και τη σημαντική μείωση του μεγέθους τους. Σε μικρό αριθμό παιδιών που λαμβάνουν αγωγή με προπρανολόλη, όμως, μπορεί να είναι αναγκαία η παράταση της θεραπείας για μεγαλύτερο χρονικό διάστημα, δηλαδή μέχρι 12 μήνες ή και περισσότερο. Ενώ το ποσοστό υποτροπής είναι περίπου 17 – 20% μετά από 6 μήνες θεραπείας προπρανολόλης, έχει παρατηρηθεί ότι 12 μήνες θεραπείας συσχετίζονται με σημαντικά χαμηλότερο ποσοστό υποτροπής (5%) [11].
Επί του παρόντος, χρησιμοποιούνται επίσης τοπικά σκευάσματα β-αποκλειστών (προπρανολόλη, τιμολόλη) που δεν είναι εγκεκριμένα (off label) [12]. Έχουν ένδειξη για τη θεραπεία των μικρών και επιφανειακών αιμαγγειωμάτων στα πρώτα στάδια ανάπτυξής τους και για περιορισμένο χρονικό διάστημα, όταν δεν πληρούνται οι προϋποθέσεις χορήγησης συστηματικής αγωγής. Για αυτό τον σκοπό έχει χρησιμοποιηθεί η τιμολόλη 0.5% δις ημερησίως για 4 – 6 μήνες με ικανοποιητική αποτελεσματικότητα.
Για τη διευκόλυνση των επαγγελματιών υγείας έχει δημιουργηθεί ένα νέο εύχρηστο εργαλείο κλινικής εκτίμησης (κλίμακα IHReS) των βρεφικών αιμαγγειωμάτων. Πρόκειται για μια κλίμακα βαθμολόγησης των κλινικών χαρακτηριστικών των αιμαγγειωμάτων, που αποτελείται από δύο μέρη Α, Β που σκοράρει τη βαρύτητα των ΒΑ, προκειμένου να αναγνωρισθούν έγκαιρα τα αιμαγγειώματα που χρήζουν θεραπείας και να παραπεμφθούν για περαιτέρω αξιολόγηση και θεραπεία. Η ψηφιακή έκδοση της κλίμακας IHReS την καθιστά εύκολα προσβάσιμη μέσω computer, smartphone ή tablet με την πληκτρολόγηση της διεύθυνσης (www.ihscoring.com) στον περιηγητή.
Συμπερασματικά, δεδομένου του βελτιωμένου προφίλ ασφάλειας και αποτελεσματικότητας της προπρανολόλης σε σύγκριση με τα συστηματικά κορτικοστεροειδή που χρησιμοποιούνταν μέχρι πρότινος, η προπρανολόλη έχει γίνει πλέον η θεραπεία πρώτης εκλογής για τη θεραπεία των ΒΑ επί ενδείξεων σε όλο τον κόσμο. Η θεραπεία θα πρέπει να χρησιμοποιείται μόνο όταν στα ΒΑ ανευρίσκεται μεγάλη εξέλκωση, όταν η ανάπτυξη τους παρεμβαίνει σε λειτουργία ζωτικού οργάνου ή υπάρχει κίνδυνος μόνιμης παραμόρφωσης από την παρουσία και αύξησή τους. Είναι σημαντικό η έναρξη της αγωγής να γίνεται έγκαιρα μέσα στο χρονικό παράθυρο της αύξησης των ΒΑ για να επιτυγχάνεται το καλύτερο δυνατό αποτέλεσμα.
[1] Dickison P, Christou E, Wargon O A prospective study of infantile hemangiomas with a focus on incidence and risk factors. Pediatr Dermatol 2011;28:663–669 [2] Filippi L, Cavallaro G, Bagnoli P, DalMonteM, Fiorini P, Donzelli G, et al Oral propranolol for retinopathy of prematurity: risks, safety concerns, and perspectives. J Pediatr 2014;163:1570–1577 [3] Munden A, Butschek R, Tom WL, Marshall JS, Poeltler DM, Krohne SE et al Prospective study of infantile haemangiomas: incidence, clinical characteristics and association with placental anomalies. Brit J Dermatol 2014; 170:907–913 [4] Darrow DH, Greene AK, Mancini AJ, Nopper AJ. Diagnosis and Management of Infantile Hemangioma. Pediatrics. 2015 Oct;136(4):e1060-104. [5] Hermans DJ, Boezeman JB, Van de Kerkhof PC, Rieu PN, Van der Vleuten CJ (2009) Differences between ulcerated and nonulcerated hemangiomas, a retrospective study of 465 cases. Eur J Dermatol 2009;19:152–156 [6] Wedgeworth E, Glover M, Irvine AD, Neri I, Baselga E, Clayton TH et al Propranolol in the treatment of infantile haemangiomas: lessons from the European Propranolol In the Treatment of Complicated Haemangiomas (PITCH) Taskforce survey. Br J Dermatol. 2016 Mar;174(3):594-601 [7] Vergine G, Marsciani A, Pedini A, Brocchi S, Marsciani M, Desiderio E, et al Efficacy of propranolol treatment in thyroid dysfunction associated with severe Infantile hepatichaemangioma. Horm Res Paediatr 2014;78:256–60 [8] Chen TS, Eichenfield LF, Friedlander SF Infantile hemangiomas: an update on pathogenesis and therapy. Pediatrics 2013;131:99–108 [9] Marqueling AL, Oza V, Frieden IJ, Puttgen KB Propranolol and infantile hemangiomas four years later: a systematic review. Pediatr Dermatol 2013;30:182–191 [10] McAinsh J, Cruickshank JM (1990) Beta-blockers and central nervous system side effects. Pharmacol Ther 1990;46:163–97 [11] Parikh S, Darrow DH, Grimmer JF, Manning SC Propranolol use for infantile hemangiomas. American Society of Pediatric Otolaryngology Vascular Anomalies Task Force Practice Patterns. JAMA Otolaryngol Head Neck Surg 2013;139:153–156Αλέξης Αλεξόπουλος
Παιδίατρος-Ακαδημαϊκός Υπότροφος Παιδιατρικής Δερματολογίας
Μονάδα Παιδιατρικής Δερματολογίας, Α’ Παιδιατρική Κλινική Πανεπιστημίου Αθηνών, Νοσοκομείο Παίδων η Αγία Σοφία’